Em fevereiro de 2026, a AHA e o ACC publicaram, em conjunto com mais oito sociedades, a primeira diretriz dedicada exclusivamente ao manejo da embolia pulmonar aguda em adultos. O documento, publicado simultaneamente no Circulation e no JACC, traz como grande novidade as Acute Pulmonary Embolism Clinical Categories (Categorias A a E) — um sistema de classificação que substitui a terminologia anterior (maciço/submaciço/baixo risco da ESC 2019) por um modelo mais granular, integrando gravidade clínica, biomarcadores, disfunção de VD, parâmetros hemodinâmicos e comprometimento respiratório.
Neste post, organizo a nova classificação com foco prático para o plantonista, comparando com o modelo anterior e detalhando as implicações terapêuticas de cada categoria.
Por que uma nova classificação?
A estratificação da ESC 2019 (alto risco, intermediário-alto, intermediário-baixo, baixo risco) foi um avanço enorme. Porém, apresentava limitações reconhecidas: a categoria "risco intermediário" era ampla demais e não diferenciava adequadamente pacientes com graus distintos de comprometimento. Além disso, o papel crescente das terapias intervencionistas por cateter (trombectomia mecânica, trombólise dirigida por cateter) exigia uma classificação mais precisa para guiar a escalada terapêutica.
A nova classificação AHA/ACC 2026 endereça essas lacunas ao criar cinco categorias com subcategorias, integrando escores clínicos (PESI, sPESI, Bova), biomarcadores, imagem de VD, parâmetros hemodinâmicos e um modificador respiratório ("R"), formando um sistema que orienta desde a alta do PS até a indicação de trombectomia mecânica ou ECMO.
As cinco categorias clínicas AHA/ACC 2026
Categoria A — TEP subclínico (menor risco)
- Definição: paciente assintomático com TEP agudo (achado incidental em exame de imagem).
- Escore de gravidade clínica: baixo (PESI ≤ 85 ou sPESI = 0 ou Bova ≤ 4).
- Conduta: pode ser liberado do pronto-socorro sem internação. Iniciar anticoagulação e seguimento ambulatorial.
Categoria B — TEP sintomático de baixa gravidade clínica
- Definição: paciente sintomático, mas com escore de gravidade clínica baixo (PESI ≤ 85 ou sPESI = 0 ou Bova ≤ 4).
- Conduta: alta precoce é geralmente recomendada. Anticoagulação com DOAC (anticoagulante oral direto) e seguimento estruturado.
Categorias A e B representam os pacientes de baixo risco — a diretriz reforça que o manejo ambulatorial é seguro quando há acesso imediato à anticoagulação e acompanhamento.
Categoria C — TEP sintomático com gravidade clínica elevada
- Definição: paciente sintomático com escore de gravidade clínica elevado (PESI > 85 ou sPESI ≥ 1 ou Bova > 4), incluindo aqueles com biomarcadores elevados (troponina, BNP) e/ou disfunção de ventrículo direito na imagem.
- Subcategorias: a diretriz prevê subcategorias (C1, C2, C3) que refletem graus crescentes de comprometimento (por exemplo, presença isolada de escore elevado vs. escore elevado + biomarcadores + disfunção de VD).
- Modificador "R": se o paciente apresenta comprometimento respiratório significativo (FR elevada, necessidade de O₂ por cateter nasal ou máscara não reinalante), adiciona-se "R" à categoria (ex: C3R).
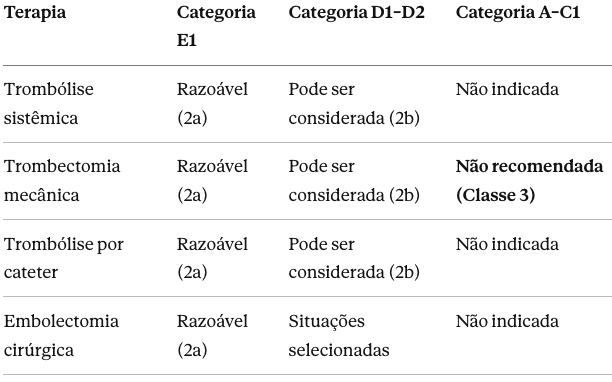
- Conduta: internação hospitalar. Anticoagulação plena. Monitorização para detectar progressão. Terapias avançadas geralmente não são indicadas para Categorias A–C1 (trombectomia mecânica recebeu recomendação Classe 3 — não recomendada — para esses pacientes).
Categoria D — Falência cardiopulmonar incipiente
- Definição: paciente com sinais de falência cardiopulmonar incipiente, que pode incluir: hipotensão transitória (PAS < 90 mmHg ou queda > 40 mmHg por < 15 min ou responsiva a fluidos IV), e/ou marcadores de hipoperfusão (lactato > 2 mmol/L, lesão renal aguda, débito urinário < 0,5 mL/kg/h, alteração do nível de consciência, índice cardíaco < 2,2 L/min/m², PAM < 60 mmHg, escore SCAI/CPES elevado).
- Subcategorias: D1 e D2 representam graus crescentes de instabilidade.
- Conduta: internação em terapia intensiva ou semi-intensiva. Anticoagulação plena. Terapias avançadas podem ser consideradas para pacientes D1–D2 selecionados:
- Trombectomia mecânica: recomendação Classe 2b (pode ser considerada).
- Trombólise sistêmica: pode ser considerada.
- Trombólise dirigida por cateter: pode ser considerada.
- A trombectomia mecânica pode ser preferida sobre trombólise sistêmica em pacientes D1–E1 quando há preocupação com risco de sangramento.
Categoria E — Falência cardiopulmonar estabelecida (maior risco)
- Definição: paciente com hipotensão persistente (PAS < 90 mmHg sustentada, não responsiva a fluidos) e falência cardiopulmonar estabelecida. Inclui pacientes em choque franco ou parada cardíaca.
- Subcategorias: E1 (hipotensão persistente/choque) e E2 (parada cardíaca).
- Conduta: manejo em UTI com suporte avançado. Terapias avançadas são razoáveis (recomendação Classe 2a):
- Trombólise sistêmica.
- Trombectomia mecânica (Classe 2a para E1).
- Embolectomia cirúrgica.
- VA-ECMO como ponte em situações de colapso hemodinâmico refratário.
- PERT (Pulmonary Embolism Response Team) deve ser acionada para orientar decisão terapêutica.
O modificador respiratório "R"
Uma inovação da diretriz 2026 é o modificador "R" (respiratory), que é adicionado à categoria quando o paciente apresenta comprometimento respiratório significativo — por exemplo, C3R ou D2R. Isso reflete o reconhecimento de que a hipóxia e o comprometimento respiratório têm impacto prognóstico independente e podem influenciar a decisão terapêutica.
Comparação com a ESC 2019
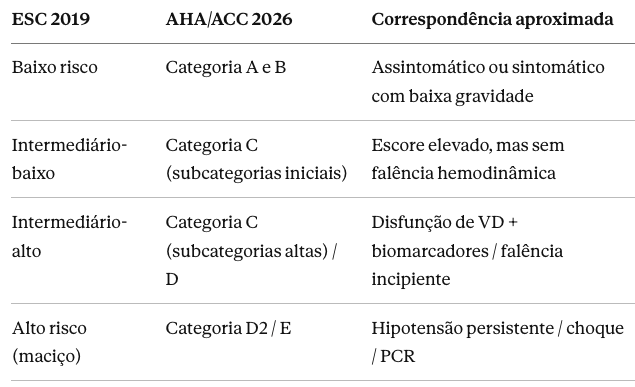
A principal diferença é a granularidade: onde a ESC 2019 tinha uma única categoria "intermediário" subdividida em dois, a AHA/ACC 2026 oferece subcategorias com critérios objetivos (incluindo lactato, débito urinário, índice cardíaco, SCAI stage, CPES score) que orientam mais precisamente a escalada terapêutica.
Diagnóstico — o que muda e o que permanece
Probabilidade pré-teste e D-dímero
A diretriz mantém a abordagem probabilística:
- Probabilidade pré-teste baixa ou intermediária (< 50%): D-dímero como primeiro passo. Se elevado, prosseguir com imagem.
- Probabilidade pré-teste alta (> 50%): angioTC diretamente, sem necessidade de D-dímero.
- D-dímero ajustado por idade continua válido.
Imagem
- AngioTC permanece como modalidade diagnóstica primária.
- Cintilografia V/Q reservada para pacientes que não podem receber contraste.
- Ecocardiograma para avaliação de disfunção de VD (fundamental para categorização).
- Razão VD/VE > 0,9 na angioTC como marcador de sobrecarga de VD.
Anticoagulação — mudanças relevantes
A diretriz 2026 traz recomendações claras sobre anticoagulação:
Heparina parenteral:
- HBPM (heparina de baixo peso molecular) é recomendada sobre HNF quando terapia parenteral é necessária — esta é uma mudança em relação à prática de muitos serviços que usavam HNF como padrão.
- HNF reservada para situações onde suspensão rápida pode ser necessária (trombólise iminente, cirurgia) ou insuficiência renal grave.
Anticoagulação oral:
- DOACs são recomendados sobre antagonistas da vitamina K (varfarina) em pacientes elegíveis — recomendação Classe 1 para redução de TEV recorrente e sangramento maior.
- DOACs contraindicados na gestação.
Duração:
- Anticoagulação estendida (> 3–6 meses) recomendada para TEP sem fator de risco maior reversível identificado ou com fatores de risco persistentes.
Terapias avançadas e intervencionistas
Uma das grandes novidades da diretriz é o posicionamento formal sobre terapias por cateter:
O estudo PEERLESS (Jaber et al., Circulation 2025) foi incorporado: sugeriu benefício da trombectomia mecânica sobre trombólise dirigida por cateter em TEP intermediário-alto, principalmente por menor necessidade de UTI.
PERT — Pulmonary Embolism Response Team
A diretriz recomenda formalmente a implementação de PERTs (equipes multidisciplinares de resposta ao TEP) para otimizar a tomada de decisão, especialmente nas Categorias C–E. Pacientes de Categorias A ou B com comorbidades complexas (ex: hemorragia intracraniana concomitante) também podem se beneficiar de avaliação pelo PERT.
Seguimento estruturado
Outra novidade é o protocolo de seguimento pós-alta:
- 1 semana: contato clínico ou consulta presencial.
- 3 meses: reavaliação para definir duração da anticoagulação.
- ≥ 1 ano: rastreamento contínuo para doença tromboembólica pulmonar crônica (CTEPD) e hipertensão pulmonar a cada visita — questionando sintomas e limitações funcionais.
A diretriz também recomenda rastreamento de saúde mental, orientação sobre viagens longas (≥ 5 horas) e aconselhamento para mulheres em idade fértil sobre contracepção e anticoagulação na gestação.
Dicas práticas para o plantonista
- Aplique PESI/sPESI em todo TEP confirmado — é obrigatório para a categorização A–E.
- O escore de Bova é uma novidade incorporada: avalia PAS, troponina, disfunção de VD e FC para estratificação complementar.
- Não classifique pela anatomia do trombo — o que define a categoria é o impacto clínico e hemodinâmico.
- HBPM > HNF na maioria dos cenários — mude o default do seu serviço se ainda não mudou.
- Trombectomia mecânica não é para todos — Classe 3 (não recomendada) para Categorias A–C1. Reservar para D–E.
- Ative o PERT se disponível no seu serviço para pacientes C–E.
- Ter os escores e categorias acessíveis — em protocolo impresso ou em ferramentas como o CalcMed — evita erros de classificação no ritmo do plantão.
Considerações finais
A diretriz AHA/ACC 2026 representa um marco no manejo do TEP. A nova classificação A–E, com subcategorias e modificador respiratório, oferece uma linguagem mais precisa para descrever a gravidade do paciente, orientar a disposição (alta vs. enfermaria vs. UTI) e indicar ou contraindicar terapias avançadas com base em evidência.
O conceito central permanece: o TEP mata por falência de VD, não por hipóxia. E a conduta correta depende de entender exatamente onde o paciente se encontra no espectro de gravidade — algo que a nova classificação facilita significativamente.
Perguntas frequentes
O que mudou na classificação do TEP em 2026? A diretriz AHA/ACC 2026 introduziu as Acute Pulmonary Embolism Clinical Categories (A–E), substituindo a terminologia maciço/submaciço. O novo sistema integra escores clínicos (PESI, sPESI, Bova), biomarcadores, imagem de VD, hemodinâmica e um modificador respiratório para classificação mais precisa.
O que é a Categoria A do TEP? Paciente assintomático com TEP agudo (achado incidental) e escore de gravidade baixo. Pode ser liberado do PS sem internação, com anticoagulação e seguimento ambulatorial.
Quando indicar trombectomia mecânica no TEP? A trombectomia mecânica recebeu recomendação Classe 2a para Categoria E1 (falência cardiopulmonar com hipotensão persistente) e Classe 2b para Categorias D1–D2 (falência incipiente). É classificada como Classe 3 (não recomendada) para Categorias A–C1.
HBPM ou HNF — qual usar? A diretriz 2026 recomenda HBPM sobre HNF quando anticoagulação parenteral é necessária. HNF é reservada para situações em que suspensão rápida pode ser necessária (trombólise iminente, cirurgia) ou insuficiência renal grave.
Qual a diferença entre a ESC 2019 e a AHA/ACC 2026? A ESC 2019 classifica em alto, intermediário-alto, intermediário-baixo e baixo risco. A AHA/ACC 2026 cria cinco categorias (A–E) com subcategorias e um modificador respiratório, oferecendo maior granularidade para guiar terapias avançadas. A AHA/ACC 2026 também posiciona formalmente a trombectomia mecânica e recomenda HBPM sobre HNF.
O que é o PERT? É uma equipe multidisciplinar de resposta ao TEP (Pulmonary Embolism Response Team) que facilita a tomada de decisão rápida em pacientes de maior risco. A diretriz 2026 recomenda sua implementação quando os recursos permitirem.
Referências:
- Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026;153(12):e977–e1051.
- Dudzinski DM, Cibotti-Sun M, Moore MM. 2026 Acute Pulmonary Embolism Guideline-at-a-Glance. JACC. 2026;87(13):1620–1625.
- Jaber WA, et al. Large-Bore Mechanical Thrombectomy vs. Catheter-Directed Thrombolysis for Acute PE (PEERLESS). Circulation. 2025;151:260–273.
- Konstantinides SV, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism. Eur Heart J. 2020;41(4):543–603.