A crise convulsiva é uma das emergências pediátricas mais frequentes e que mais gera ansiedade — tanto na equipe quanto na família. Estima-se que 4% a 10% das crianças terão pelo menos uma crise convulsiva até os 16 anos, sendo a convulsão febril a causa mais comum. O manejo segue uma lógica escalonada e tempo-dependente: quanto mais cedo a intervenção correta, menor o risco de evolução para status epiléptico e suas complicações.
Organizo aqui o raciocínio clínico e o protocolo passo a passo com base nas diretrizes da ILAE, American Epilepsy Society (AES, 2016), NICE (2022) e Epilepsia (consenso de status epiléptico, Trinka et al., 2015).
Definições que importam na prática
Crise convulsiva: atividade elétrica anormal no cérebro manifestada clinicamente por alterações motoras, sensoriais, autonômicas ou de consciência. A maioria das crises autolimita-se em 2 a 3 minutos.
Status epiléptico (SE): historicamente definido como crise ≥ 30 minutos, mas na prática atual a definição operacional é mais agressiva:
- T1 (5 minutos): crise que ultrapassa 5 minutos tem baixa probabilidade de cessar espontaneamente — é o momento de iniciar tratamento farmacológico (benzodiazepínico).
- T2 (30 minutos): a partir daqui, o risco de dano neuronal irreversível aumenta significativamente.
Essa definição operacional (Trinka et al., 2015) mudou a prática: não esperamos mais 30 minutos para agir. Crise > 5 minutos = status epiléptico = tratar.
Abordagem inicial (T0 — primeiros 5 minutos)
Estabilização e suporte básico
Antes de qualquer medicação, o manejo inicial é suporte:
Segurança e posicionamento:
- Colocar a criança em superfície segura, afastar objetos.
- Posição lateral de segurança (decúbito lateral) se possível — protege via aérea.
- Não restringir movimentos, não introduzir objetos na boca.
ABC:
- Via aérea: aspirar secreções se necessário, cânula de Guedel apenas se tolerada (criança inconsciente sem reflexo de vômito). Não forçar abertura da boca durante a crise tônica.
- Respiração: oferecer O₂ suplementar, monitorar SpO₂. Ventilação com BVM se houver apneia ou SpO₂ < 92%.
- Circulação: obter acesso venoso (ou intraósseo se não conseguir EV em 90 segundos). Monitorização cardíaca.
Glicemia capilar — obrigatória e imediata:
- Hipoglicemia é causa tratável e reversível de crise convulsiva. Se glicemia < 60 mg/dL: glicose 10% EV 5 mL/kg (em neonatos) ou dextrose 25% 2–4 mL/kg (em crianças maiores).
Cronometrar o tempo desde o início da crise. Se a família presenciou o início, perguntar há quanto tempo começou.
Outros exames iniciais (colher durante o acesso venoso):
- Gasometria, eletrólitos (Na⁺, K⁺, Ca²⁺, Mg²⁺), glicemia sérica, hemograma, função renal
- Se febre: hemocultura, EAS, considerar punção lombar após estabilização (se sinais meníngeos ou < 12 meses com febre sem foco)
Primeira linha — Benzodiazepínicos (T1: 5 minutos)
Se a crise não cessou espontaneamente em 5 minutos, iniciar benzodiazepínico. A escolha depende da via disponível:
Com acesso venoso

Sem acesso venoso (pré-hospitalar ou enquanto tenta acesso)
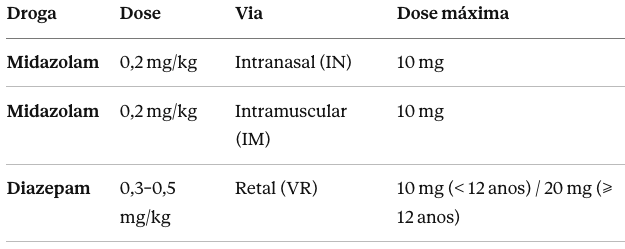
O estudo RAMPART (Silbergleit et al., NEJM 2012) demonstrou que o midazolam IM é tão eficaz quanto o diazepam EV e, na prática, muitas vezes superior por não depender de acesso venoso — o que é particularmente relevante em pediatria, onde a punção pode ser difícil durante a crise.
O midazolam intranasal é a via preferencial em muitos serviços para crianças sem acesso venoso: aplicar metade da dose em cada narina usando seringa com atomizador (MAD).
Se a crise não cessa após a primeira dose: repetir uma vez após 5 minutos. Não administrar mais de duas doses de benzodiazepínico — a partir daí, a crise é considerada refratária a benzodiazepínicos e devemos seguir para segunda linha.
Atenção à depressão respiratória: ter BVM e material de intubação acessíveis. A depressão respiratória é o principal efeito adverso dos benzodiazepínicos — monitorar SpO₂ e frequência respiratória de perto.
Segunda linha — Antiepilépticos (T2: 15–20 minutos)
Se a crise persiste após duas doses de benzodiazepínico, avançar para segunda linha. As três opções com evidência:
Fenitoína / Fosfenitoína
- Fenitoína: 20 mg/kg EV, velocidade máxima de 1 mg/kg/min (não exceder 50 mg/min).
- Fosfenitoína (quando disponível): 20 mg EP/kg, pode ser infundida mais rapidamente (3 mg EP/kg/min, máximo 150 mg EP/min).
- Diluir em SF 0,9% (fenitoína precipita em SG 5%).
- Monitorização cardíaca obrigatória durante a infusão: risco de bradicardia, hipotensão e arritmias.
- Contraindicada em bloqueio AV de 2º/3º grau.
Ácido valproico (valproato de sódio)
- Dose: 20–40 mg/kg EV em 5–10 minutos (máximo 3.000 mg).
- Sem os efeitos cardiovasculares da fenitoína — pode ser uma boa alternativa em pacientes com cardiopatia.
- Contraindicado em: hepatopatia, doença mitocondrial conhecida ou suspeita, idade < 2 anos com etiologia desconhecida (risco de hepatotoxicidade).
- O estudo ESETT (Kapur et al., NEJM 2019) comparou fenitoína, valproato e levetiracetam como segunda linha no status epiléptico e não encontrou diferença significativa de eficácia entre as três drogas (~45% de controle da crise com cada uma).
Levetiracetam
- Dose: 40–60 mg/kg EV em 15 minutos (máximo 4.500 mg).
- Perfil de efeitos adversos favorável, sem necessidade de monitorização cardíaca.
- Dose mais alta (60 mg/kg) tende a ser mais eficaz que doses menores, segundo análises do ESETT.
- Boa opção em pacientes com hepatopatia ou cardiopatia.
Na prática: a escolha entre as três drogas depende da disponibilidade local, do perfil do paciente e da familiaridade da equipe. O ESETT mostrou que as três são equivalentes em eficácia, então o mais importante é administrar rapidamente.
Status epiléptico refratário (T3: 30–60 minutos)
Se a crise persiste após benzodiazepínico + uma droga de segunda linha, estamos diante de status epiléptico refratário (SER). A partir daqui:
- Intubação orotraqueal e ventilação mecânica — provavelmente já necessária pela depressão de consciência e pelas doses acumuladas de medicações.
- Transferência para UTI pediátrica.
- Infusão contínua de midazolam: 0,1–0,4 mg/kg/h (bolus de 0,2 mg/kg seguido de infusão contínua), titulando até supressão clínica e/ou eletrográfica da crise.
- Alternativas: tiopental ou propofol (propofol com cautela em pediatria — risco de síndrome da infusão de propofol em uso prolongado).
- EEG contínuo é fundamental para guiar o tratamento no SER.
Convulsão febril — o cenário mais comum
A convulsão febril é a causa mais frequente de crise convulsiva em pediatria (2% a 5% das crianças entre 6 meses e 5 anos). É essencial diferenciá-la:
Convulsão febril simples
- Crise generalizada tônico-clônica
- Duração < 15 minutos
- Não recorre em 24 horas
- Criança com desenvolvimento neurológico normal
- Idade entre 6 meses e 5 anos
Conduta: observação, controle da febre (para conforto, não para prevenir recorrência), orientação familiar. Não necessita de investigação com EEG, neuroimagem ou anticonvulsivante profilático. A maioria das crianças tem excelente prognóstico e o risco de epilepsia futura é apenas levemente elevado em relação à população geral.
Convulsão febril complexa
- Focal, duração > 15 minutos, ou recorrente em 24 horas
- Merece investigação mais detalhada: considerar EEG, neuroimagem e, em < 12 meses ou com sinais meníngeos, punção lombar.
Orientação aos pais
A orientação familiar é parte fundamental do atendimento. Pontos a comunicar:
- A convulsão febril simples, apesar de assustadora, tem excelente prognóstico.
- Não causa dano cerebral na grande maioria dos casos.
- O risco de recorrência é de ~30% (maior se primeiro episódio antes dos 18 meses).
- Não é necessário uso contínuo de antiepilépticos.
- Se ocorrer nova crise: colocar de lado, não colocar nada na boca, cronometrar, procurar atendimento se durar > 5 minutos.
Investigação etiológica — quando e o quê
Nem toda crise convulsiva exige investigação extensa. A profundidade depende do contexto:
Sempre investigar:
- Primeira crise afebril
- Crise focal
- Status epiléptico
- Déficit neurológico pós-ictal prolongado (> 30 min)
- Sinais de hipertensão intracraniana
- Criança < 6 meses
Exames a considerar:
- EEG (idealmente nas primeiras 24–48 horas após a crise)
- Neuroimagem (RM de crânio é superior à TC para investigação etiológica; TC se suspeita de emergência neurocirúrgica)
- Punção lombar (se suspeita de infecção do SNC — obrigatória em < 6 meses com febre)
- Triagem metabólica (lactato, amônia, aminoácidos) em neonatos e lactentes jovens
Erros comuns no manejo
- Não cronometrar a crise: sem o tempo, não há como definir se é status epiléptico nem quando escalonar tratamento.
- Subdosar o benzodiazepínico: doses tímidas são a principal causa de falha da primeira linha. Usar a dose completa (0,2–0,3 mg/kg de diazepam EV, 0,2 mg/kg de midazolam IM/IN).
- Exceder duas doses de benzodiazepínico: mais de duas doses aumentam depressão respiratória sem ganho anticonvulsivante significativo. Após a segunda dose, escalonar para segunda linha.
- Infundir fenitoína rápido demais: risco de arritmia e hipotensão. Respeitar o limite de 1 mg/kg/min.
- Esquecer a glicemia: hipoglicemia é causa tratável. Checar glicemia capilar é obrigatório na chegada.
- Não orientar a família na alta: especialmente na convulsão febril, a orientação previne idas desnecessárias ao PS e reduz a ansiedade parental.
Resumo do protocolo por tempo
TempoAção0–5 minABC, O₂, glicemia, acesso venoso, monitorização, cronometrar5 min1ª dose de benzodiazepínico (diazepam EV ou midazolam IM/IN)10 min2ª dose de benzodiazepínico se crise persiste15–20 minSegunda linha: fenitoína, valproato OU levetiracetam EV30–60 minStatus refratário: IOT + midazolam em infusão contínua + UTI
Ter esse protocolo acessível — seja impresso na sala de emergência ou em ferramentas como o CalcMed, que calcula doses por peso — evita hesitação nos momentos em que a velocidade da decisão impacta diretamente o desfecho.
Considerações finais
O manejo da crise convulsiva pediátrica é tempo-dependente e escalonado. O princípio é simples: estabilizar, cronometrar, tratar na dose certa e escalonar sem demora. A maioria das crises cessa com o primeiro benzodiazepínico — o desafio está nos casos que não cessam, e é aí que ter o protocolo internalizado faz a diferença entre agir com confiança e hesitar.
Treine o protocolo com a equipe, simule cenários de status epiléptico e garanta que as doses pediátricas estejam sempre acessíveis. Na emergência pediátrica, a preparação que acontece antes da crise é o que define o atendimento durante ela.
Perguntas frequentes
O que é uma crise convulsiva em crianças? É um episódio de atividade elétrica cerebral anormal que se manifesta com movimentos involuntários, alteração de consciência ou ambos. As causas mais comuns em pediatria são convulsão febril, epilepsia, infecções do SNC, distúrbios metabólicos e intoxicações.
Quando uma crise convulsiva é considerada status epiléptico? Quando a crise dura mais de 5 minutos (definição operacional atual) ou quando ocorrem crises repetidas sem recuperação da consciência entre elas. A partir de 5 minutos, a probabilidade de cessação espontânea é baixa e o tratamento medicamentoso deve ser iniciado.
Midazolam intranasal ou diazepam retal — qual escolher? Ambos são eficazes como primeira linha quando não há acesso venoso. O midazolam intranasal ou IM tende a ser preferido pela praticidade, aceitação e rapidez de administração — o estudo RAMPART demonstrou que midazolam IM é pelo menos tão eficaz quanto diazepam EV.
Convulsão febril causa dano cerebral? A convulsão febril simples (generalizada, < 15 min, não recorrente em 24h) tem excelente prognóstico e não causa dano cerebral. O risco de epilepsia futura é apenas discretamente maior que na população geral. Não há indicação de anticonvulsivante profilático.
O que fazer se a crise não para com benzodiazepínico? Após duas doses de benzodiazepínico sem resposta, avançar para antiepiléptico de segunda linha: fenitoína, valproato ou levetiracetam EV (as três têm eficácia semelhante pelo estudo ESETT). Se a crise persistir após a segunda linha, considerar intubação e infusão contínua de midazolam em UTI.
Devo fazer punção lombar em toda criança com convulsão febril? Não. A punção lombar é indicada quando há sinais meníngeos, em crianças < 6–12 meses com febre sem foco claro, ou quando o nível de consciência não se recupera adequadamente após a crise. Na convulsão febril simples em criança > 18 meses com recuperação completa, a punção não é rotina.
Referências:
- Trinka E, et al. A definition and classification of status epilepticus. Epilepsia. 2015;56(10).
- Glauser T, et al. Evidence-Based Guideline: Treatment of Convulsive Status Epilepticus in Children and Adults (AES). Epilepsy Curr. 2016;16(1).
- Silbergleit R, et al. Intramuscular versus Intravenous Therapy for Prehospital Status Epilepticus (RAMPART). N Engl J Med. 2012;366(7).
- Kapur J, et al. Randomized Trial of Three Anticonvulsant Medications for Status Epilepticus (ESETT). N Engl J Med. 2019;381(22).
- NICE Guideline. Epilepsies in children, young people and adults. 2022.
- Subcommittee on Febrile Seizures, AAP. Clinical Practice Guideline: Febrile Seizures. Pediatrics. 2011;127(2).